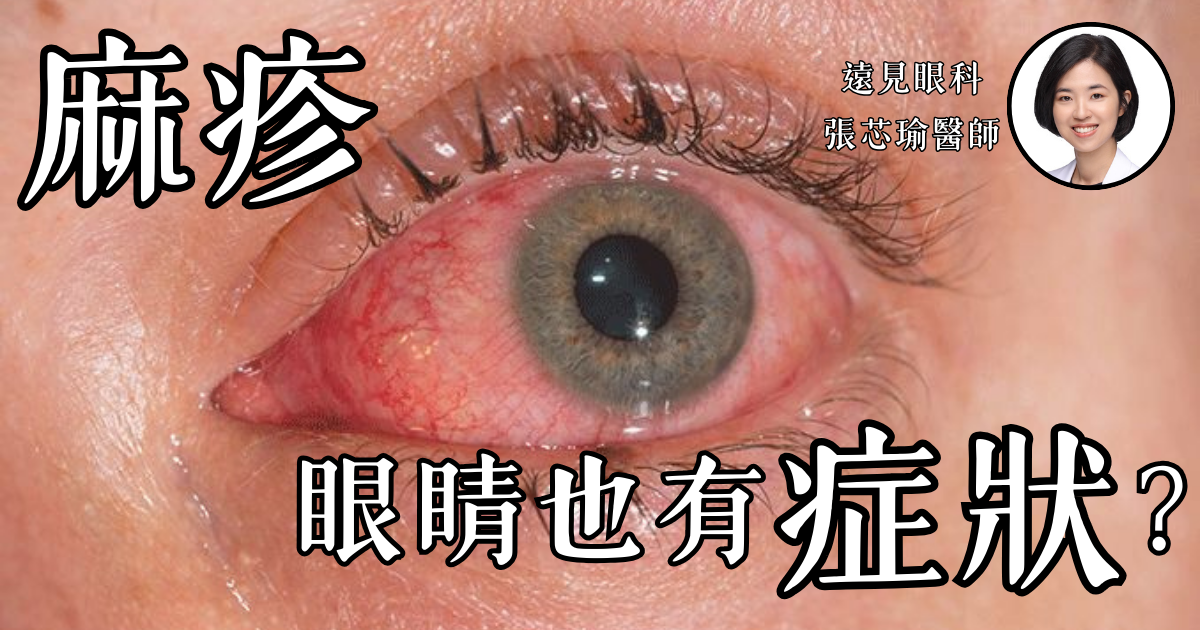
傳染力極高的麻疹,也會引起眼睛疾病,甚至可能造成失明!今年麻疹疫情延燒,全台病例數創下近五年新高,麻疹患者在可傳染期間,1人可感染多達20人,讓人擔憂全國性大流行。麻疹主要透過接觸和飛沫傳染,保持距離、避免人潮擁擠的地方是預防關鍵。大家可能不知道的是,麻疹的威脅不只局限於呼吸道,麻疹也會引起結膜炎與角膜炎等眼睛急症,若無警覺,還會對視力造成無法挽回的影響。
臨床表現:不可輕忽的 3C 症狀
麻疹的臨床表現從潛伏期到出疹,有一系列明顯的症狀,特別是「3C」:咳嗽 (Cough)、流鼻水 (Coryza) 與 結膜炎 (Conjunctivitis),是麻疹的重要初期徵兆。

潛伏期與前驅症狀
麻疹的潛伏期約為接觸病毒後 11–12 天,通常在 7–14 天內出現首發症狀。前驅症狀包括:
- 發燒:最初為輕度發燒 (約 3–5 天),隨後高燒 (超過 40°C),持續兩天後自行退燒。如不退燒,需警惕是否出現併發症。
- 3C 症狀:咳嗽 + 流鼻水 + 結膜炎,與發燒同時出現。
- 柯氏斑點:在前驅症狀後 2–3 天,患者口腔黏膜可能會出現柯氏斑點(Koplik spots)。這種口腔的散在性白色小點,這是麻疹的早期特徵。但此症狀比較短暫,一兩天內即消失,因此需密切觀察。

典型皮疹
3–5 天後會長出麻疹典型的紅色斑丘疹 (maculopapular rashes) 。從臉部開始,逐漸蔓延至全身,持續約 4–7 天:
- 剛開始從耳後髮際與頭頸部長出,隨後擴散至軀幹、四肢。
- 疹子消退後可能留下棕色色素沉澱。

麻疹造成的眼睛疾病
麻疹造成的眼睛疾病,包含了結膜炎、角膜炎、角膜潰瘍與角膜疤痕、視網膜炎與視神經炎,若不早期偵測,可能導致失明。
結膜炎:麻疹眼部感染的最常見徵兆
麻疹患者幾乎都會出現結膜炎。麻疹引起的眼睛紅腫與流淚是早期的典型特徵,甚至可能早於皮疹的出現。結膜炎通常與發燒、咳嗽、流鼻涕等症狀並列,是麻疹初期的重要警示信號。患者可能感到眼睛有「黏著感」,結膜發紅但視力通常不受影響。這種眼部感染隨著疾病進展多數會自然消退,但早期發現仍能幫助避免進一步的併發症。

角膜炎:麻疹引發的嚴重眼部感染
角膜是眼球最外層清澈透明的結構。相比結膜炎,麻疹角膜炎的症狀更為嚴重,可能導致危險的後果。 麻疹角膜炎的主要症狀為:
- 疼痛與紅腫:眼部持續不適,伴隨明顯的紅腫。
- 流淚與畏光:對光線極度敏感,甚至會讓兒童緊閉雙眼以避免光刺激。
- 角膜混濁與視力模糊:透過細隙燈觀察,角膜表面可能喪失清澈度,變成灰白色的間質性角膜炎(interstitial keratitis),導致視力暫時模糊。
麻疹引起的角膜炎通常可在 4 至 5 天內自愈,大部分不會留下後遺症。但若感染導致角膜疤痕形成,視力損失可能是永久性的。早期診斷和妥善治療是避免長期影響視力的關鍵。
角膜潰瘍與角膜疤痕:麻疹帶來的永久視力損害
在營養不良或醫療資源匱乏的環境中,麻疹引起的角膜潰瘍和疤痕是兒童失明的主要原因之一。 角膜潰瘍可能由麻疹病毒直接感染或繼發細菌感染引起,潰瘍區域通常呈現白色斑塊。 然而,潰瘍癒合後可能留下不透明的疤痕,對視力造成嚴重影響,甚至導致失明。 更嚴重的情況是角膜軟化,角膜結構變薄,可能出現大範圍穿孔,使角膜破裂導致眼內組織外漏,最終導致眼球萎縮,永久失去功能。

視網膜病變與視神經炎:麻疹引發的罕見嚴重併發症
麻疹除了常見的結膜炎與角膜炎之外,還可能引起更嚴重且罕見的視網膜病變與視神經炎,進一步威脅視力健康,甚至導致失明。 麻疹病毒可能攻擊視網膜,導致視網膜發炎。視神經炎併發症相對罕見,但可能發生在罹患腦炎的麻疹患者中,甚至在沒有腦炎的病例也可能出現。急性情況下通常採用皮質類固醇治療,兩者皆可能造成暫時性或永久性的視力喪失。
失明:多重因素疊加的結果
在疫苗接種計劃不完善或未開發國家,麻疹是導致兒童失明的主要原因之一。 因為營養不良與維生素 A 缺乏,會加劇麻疹感染後的角膜潰瘍和疤痕形成,這是導致麻疹失明的兩個最可能原因。
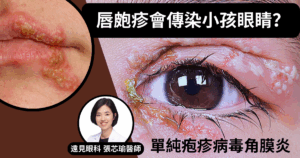
麻疹容易與其他病毒性結膜炎混淆
病毒性結膜炎是一種高度傳染的急性結膜感染,常由腺病毒引起,症狀包括眼部刺激、畏光和水樣分泌物。診斷通常依賴臨床觀察,也會自行痊癒。
值得注意的是,麻疹引起的結膜炎症狀容易與其他病毒性結膜炎混淆。若您或家人出現麻疹的 3C 症狀(咳嗽、流鼻水、結膜炎)或伴隨皮疹,務必主動告知醫師,協助早期診斷與防治。您的提醒,可能是防止病情惡化的關鍵!
麻疹造成眼睛感染的治療方式
雖然目前尚無針對麻疹病毒的特定眼科抗病毒藥物,但支持性療法可有效緩解症狀並預防併發症。治療的核心目標包括:減輕症狀、預防續發性細菌感染,以及保護角膜免於乾燥與軟化。
- 清潔眼部分泌物:使用乾淨的布和溫水,輕柔清除眼部分泌物,有助於舒緩不適並保持眼部衛生。
- 使用四環黴素(Tetracycline 1%)眼藥膏:每日三次塗抹於眼部,不僅增加眼睛的潤滑,還能預防續發性細菌感染導致的潰瘍。
- 補充大劑量維生素 A:針對麻疹病毒引起的角膜炎,口服大劑量維生素 A 不僅能促進角膜修復,還能預防嚴重角膜損傷與角膜軟化症的發生,對於營養不良的患者尤其重要。
麻疹相關眼疾的治療依賴於早期發現與適當的支持性療法。照護者應密切留意患者的眼睛狀況,並按需就醫,以避免視力的永久損害。維生素 A 的補充不僅改善眼睛健康,也能提升整體免疫力,是治療的重要環節。
維生素 A 治療:預防麻疹引起的視力喪失
維生素 A 是預防麻疹相關眼部併發症的關鍵治療手段,特別是對於重症患者。根據世界衛生組織的建議,對需要住院治療的兒童應在診斷當天與次日補充適量的維生素 A,以降低視力喪失風險。建議劑量為 :
- 50,000 國際單位(IU):適用於 6 個月以下的嬰兒。
- 100,000 國際單位(IU):適用於 6 至 11 個月的嬰兒。
- 200,000 國際單位(IU):適用於 12 個月及以上的兒童。

為什麼麻疹性角膜炎需要維生素 A 治療?
維生素 A 是無法自行合成的必需營養素,對維持角膜健康與免疫功能至關重要。麻疹感染會增加維生素 A 的消耗,特別是在兒童中,麻疹感染常伴隨食慾下降與腹瀉,進一步減少營養攝取與吸收,導致維生素 A 缺乏。
維生素 A 是維持眼部健康的關鍵,尤其對結膜與角膜上皮細胞的正常功能至關重要。它能幫助分泌黏液,維持眼睛潤滑,並保護角膜免於損傷。此外,維生素 A 也是維持夜視能力的重要因子。缺乏維生素 A 時,眼睛上皮組織可能發生化生 (metaplasia) 和角化 (keratinization),不僅會引發角膜乾燥與潰瘍,還可能因角膜軟化而導致失明,對營養不足的兒童影響尤為嚴重:
- 結膜與角膜乾燥:黏液分泌減少,表面變得粗糙不平。
- 角膜潰瘍:角膜受損,形成潰瘍。
- 角膜疤痕:癒合後留下不透明疤痕,影響視力。
- 角膜軟化症:角膜組織變軟甚至穿孔。
在麻疹性角膜炎中,維生素 A 不僅能修復受損的角膜上皮,還可預防併發症進一步惡化,對視力的保護起到至關重要的作用。
麻疹相關眼疾的高風險族群
以下族群更容易因麻疹而引發眼部感染與併發症,需特別關注:
- 5 歲以下兒童:若未接種疫苗,孩童免疫系統尚未發育完全,易受麻疹影響。
- 20 歲以上成人:可能因免疫力下降或未接種疫苗而暴露在風險中。
- 營養不良或醫療資源不足的族群:特別是維生素 A 缺乏者,面臨更高的角膜潰瘍與失明風險。
這些民眾應積極接受疫苗接種與適當的營養補充,以降低麻疹帶來的健康威脅。

麻疹與視力:早期發現與預防至關重要
麻疹是一種高度傳染的疾病,不僅影響呼吸道健康,還可能帶來結膜炎、角膜潰瘍等眼部感染,甚至引發視網膜炎或視神經炎,導致永久性的視力損害。對於兒童、營養不良者及高風險族群,影響尤為嚴重。
若出現咳嗽、流鼻水、結膜炎或皮疹等症狀,應主動告知醫師,並尋求眼科檢查以排除眼部感染。透過早期診斷與適當治療,不僅能緩解不適,還能有效降低視力損失的風險。
預防是最好的保護!避免人群密集場所、戴口罩、勤洗手,準時施打疫苗,並補充富含維生素 A 的食物,如胡蘿蔔、南瓜與深綠色蔬菜,有助於強化免疫力。密切關注麻疹症狀,積極採取防護措施,讓家人遠離麻疹的威脅,守護健康與視力。
#眼科 #醫師 #張芯瑜 #遠見眼科 #遠見眼科101旗艦中心 #台北101 #SMILEPro #SMILE #近視雷射 #近視 #麻疹 #疫苗 #症狀 #結膜炎 #角膜炎 #維他命A #失明